Insuficiencia Cardíaca Explicada Claramente
Cuando escuchamos "insuficiencia cardíaca", pensamos en lo peor: un corazón que se ha detenido o que está a punto de dejar de funcionar por completo. Este pensamiento es comprensible, pero queremos invitarte a ver esta condición desde una óptica completamente diferente, basada en la ciencia más actual.
La visión de la insuficiencia cardíaca ha evolucionado radicalmente en los últimos dos años, pasando de considerarse una condición limitante que exigía reposo absoluto a entenderse como un síndrome dinámico y altamente tratable; gracias a avances clave como la "terapia cuádruple" y la telemedicina, los pacientes ahora logran vivir más tiempo y con una calidad de vida significativamente mejor.
En este artículo, vamos a explicarte qué está pasando realmente en tu cuerpo, revisaremos creencias antiguas y te daremos las herramientas para que retomes el control de tu vida.
En JUUNOS, te explicamos salud y bienestar con claridad.
¿Qué es la Insuficiencia Cardíaca y por qué importa?
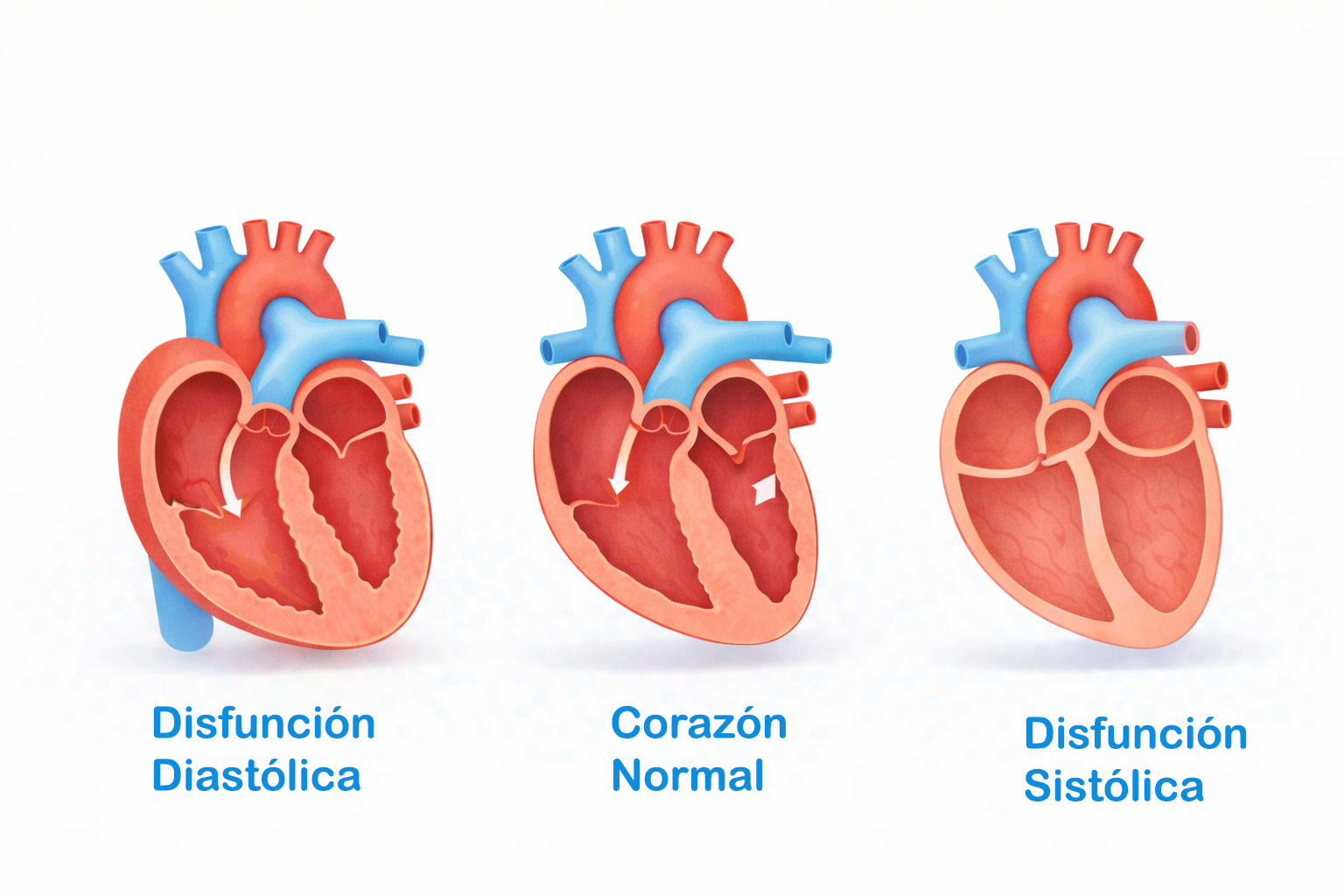
Para entender esta condición facilmente, pensemos que tu corazón es una bomba hidráulica encargada de enviar agua (sangre rica en oxígeno y nutrientes) a toda una casa (tu cuerpo).
La insuficiencia cardíaca (IC) es un síndrome clínico complejo en el cual esta bomba no es capaz de enviar la sangre de forma adecuada para satisfacer lo que el organismo necesita. No significa que el corazón haya dejado de latir, sino que lo hace con menos eficacia.
Esto ocurre principalmente por dos tipos de problemas en el motor de la bomba:
Debilidad en la contracción (Disfunción sistólica): El músculo del corazón se vuelve débil y delgado. Piensa en un elástico estirado que ha perdido su fuerza para contraerse y expulsar la sangre con energía.
Rigidez en el llenado (Disfunción diastólica): El músculo del corazón se vuelve grueso y rígido. Aunque tenga fuerza para bombear, no se relaja lo suficiente para permitir que entre la cantidad necesaria de sangre antes del siguiente latido.
¿Y cómo funciona en el cuerpo?
Cuando la "bomba" cardíaca falla, se producen dos fenómenos simultáneos que explican la mayoría de los síntomas que podrías sentir:
1. Falta de bombeo hacia adelante
Como el corazón no expulsa suficiente sangre, entonces los órganos y músculos reciben menos oxígeno. Esto explica por qué sientes fatiga o debilidad al intentar hacer actividades que antes eran sencillas. Tu cuerpo, inteligentemente, prioriza el flujo sanguíneo al cerebro y al corazón, dejando a los músculos de las piernas y brazos con menos recursos.
2. Congestión hacia atrás
Imagina un embotellamiento de tráfico. Si los autos (sangre) no pueden avanzar rápidamente a través del corazón, se acumulan detrás de él. Esto aumenta la presión dentro de las venas.
Si el fallo es en el lado izquierdo del corazón, el líquido se acumula en los pulmones, dificultando la respiración.
Si el fallo es en el lado derecho, el líquido se acumula en el resto del cuerpo, causando hinchazón en piernas, abdomen e hígado.
Causas comunes y desarrollo progresivo
Lo más importante que debes saber es que la insuficiencia cardíaca no aparece repentinamente. Es el resultado final de otras condiciones que han estado afectando al corazón durante un tiempo. No se trata de culpar al paciente, sino de identificar la raíz para tratarla.
Las causas principales se agrupan en factores estructurales y de riesgo:
Enfermedad de las arterias coronarias (Isquémica): Es la causa más típica. Ocurre cuando las arterias se tapan (aterosclerosis) o después de un infarto, dejando cicatrices en el músculo que le impiden moverse bien. Aproximadamente dos tercios de los pacientes con fuerza de bombeo reducida tienen estos antecedentes.
Hipertensión arterial (Presión alta): La presión elevada fuerza al corazón a bombear contra una resistencia constante. Con el tiempo, el músculo cardiaco se engrosa y se vuelve rígido. Es la causa principal de la insuficiencia con función preservada, especialmente en mujeres y adultos mayores.
Diabetes y Obesidad: La diabetes duplica el riesgo de desarrollar IC. El exceso de azúcar y la inflamación dañan el músculo cardíaco directamente. La obesidad conlleva una sobrecarga crónica de volumen y activa sistemas que fuerzan al corazón.
Valvulopatías: Si una válvula del corazón no abre o cierra bien, el corazón sufre una sobrecarga mecánica.
Tóxicos: El consumo excesivo de alcohol o ciertas drogas pueden debilitar el corazón directamente (miocardiopatía alcohólica o tóxica).
El factor genético: A veces, el problema forma parte de nuestro ADN. Existen miocardiopatías familiares donde el corazón se dilata o engrosa sin una causa externa aparente. Mutaciones en genes específicos se hallan en un 15 a 20% de ciertos casos de miocardiopatía dilatada.
Síntomas. ¿Dónde debes prestar atención?
Los síntomas pueden ayudar a identificar congestión o falta de bombeo, pero no siempre son dramáticos; a veces son sutiles y pueden confundirse con el envejecimiento o falta de condición física.
Señales de alerta principales:
Dificultad para Respirar (Disnea): Al principio solo al hacer esfuerzo, pero puede progresar hasta sentirla en reposo. Un signo clásico es despertarse repentinamente en la noche con sensación de ahogo (disnea paroxística nocturna) o necesitar dormir con varias almohadas (ortopnea).
Fatiga extrema: Sentir que el cuerpo no responde o cansancio desproporcionado ante esfuerzos que antes eran normales.
Hinchazón (Edema): Especialmente en tobillos y piernas. Se caracteriza porque si presionas la zona hinchada con un dedo, queda una marca hundida por unos segundos.
Síntomas menos obvios que debes vigilar:
Tos persistente: A veces seca o con espuma rosada, que puede confundirse con asma ("asma cardíaca").
Sensación de plenitud: Sentirse lleno muy rápido al comer o dolor en la parte derecha del abdomen debido a la congestión del hígado.
Confusión o mareos: Especialmente en personas mayores, debido a que llega menos sangre al cerebro.
Es importante monitorear estos cambios. Un aumento de peso rápido (más de 2 kg en pocos días) suele ser señal de retención de líquidos y requiere atención médica pronta.
Impacto en la salud a largo plazo
Vivir con insuficiencia cardíaca es una carrera de fondo. Si no se trata, la condición tiende a progresar, limitando cada vez más la capacidad física y afectando a otros órganos.
Deterioro progresivo: El corazón puede remodelarse, haciéndose más grande y esférico, lo que lo hace menos eficiente.
Síndrome Cardio-Renal: El corazón y los riñones tienen una relación estrecha. Si el corazón falla, los riñones sufren; y si los riñones fallan, la sobrecarga de líquidos afecta al corazón.
Arritmias: Un corazón dilatado o con cicatrices es propenso a problemas eléctricos como la fibrilación auricular, que es muy frecuente en estos pacientes.
Presta mucha atención, por que la evidencia actual demuestra que iniciar el tratamiento adecuado temprano puede frenar e incluso revertir parte de este daño.
Diagnóstico: Tecnología y precisión
El diagnóstico moderno va mucho más alla de solamente escuchar el corazón; combina la historia clínica con tecnología avanzada para clasificar tu condición con exactitud.
1. Análisis de sangre (Péptidos Natriuréticos): Esta es una prueba clave. Los niveles de BNP o NT-proBNP se elevan cuando el corazón está bajo estrés. Si estos niveles son normales, es prácticamente seguro que tus síntomas no se deben a una insuficiencia cardíaca.
2. Ecocardiograma (Ultrasonido del corazón): Es la piedra angular del diagnóstico. Permite medir la Fracción de Eyección (FEVI), que es el porcentaje de sangre que el corazón expulsa en cada latido. Esto clasifica tu enfermedad en tres tipos:
Reducida (HFrEF): FEVI menor al 40%. El corazón está debilitado.
Ligeramente reducida (HFmrEF): FEVI entre 40 y 49%. Es una zona gris o de transición.
Preservada (HFpEF): FEVI mayor o igual al 50%. El corazón bombea bien, pero está rígido.
3. Electrocardiograma (ECG): Un dato tranquilizador es que un ECG completamente normal hace muy improbable que tengas una insuficiencia cardíaca sistólica severa, ya que esta condición rara vez cursa con un trazado eléctrico perfecto.
Tratamiento: Una revolución médica
Aquí es donde las noticias son más alentadoras. El tratamiento ha cambiado radicalmente desde 2020. Ya no solo tratamos síntomas; usamos terapias que mejoran y prolongan la vida.
A. Cambios de estilo de vida
La dieta saludable para tu corazón, el control de líquidos y, sorprendentemente para muchos, el ejercicio físico, son clave y no negociables.
B. Medicamentos: Los 4 Fantásticos
Para la insuficiencia con fuerza reducida (HFrEF), existe un consenso global sobre el uso de cuatro pilares farmacológicos que deben iniciarse apenas haya diagnóstico:
ARNI (Sacubitrilo/Valsartán): Ha demostrado ser superior a los tratamientos antiguos para reducir la muerte cardiovascular y los reingresos hospitalarios.
Betabloqueantes: Bajan la frecuencia cardíaca y protegen al corazón del estrés, reduciendo la mortalidad en aproximadamente un 35%.
ARM (Antagonistas de Mineralocorticoides): Como la espironolactona, que evitan la fibrosis del corazón y prolongan la vida.
Inhibidores SGLT2 (Dapagliflozina/Empagliflozina): Originalmente medicamentos para la diabetes, ahora son obligatorios para el corazón. Reducen hospitalizaciones y muerte cardiovascular, incluso si no tienes diabetes.
Novedad para la función preservada: Antes se pensaba que no había tratamiento específico para la insuficiencia cardíaca con fracción de eyección preservada. Hoy sabemos que los inhibidores SGLT2 y fármacos nuevos como la Finerenona reducen significativamente los eventos adversos de estos pacientes.
Recuerda que tu doctor debe indicar el tratamiento adecuado en tu caso espécifico.
Hábitos y alimentación recomendada
Pequeños ajustes diarios tienen un impacto científico significativo en tu evolución.
Sodio (Sal): La recomendación ha evolucionado. Ya no se exige restricción extrema y se aconseja moderación (evitar saleros y procesados, apuntando a 2 o 3 gramos de sodio al día), pero dietas extremadamente bajas no han demostrado salvar más vidas.
Líquidos: Si tu condición es estable, no siempre es necesario restringir el agua drásticamente. Solo en casos avanzados o con niveles bajos de sodio en sangre se limita a 1.5 o 2 litros al día.
Alcohol: En casos donde el alcohol causó el daño, la abstinencia total puede permitir que el corazón se recupere notablemente. En otros casos, es recomendable limitar al máximo su consumo.
Vacunación: Infecciones como la gripe o el COVID-19 pueden descompensar gravemente un corazón frágil. Mantener las vacunas al día es una medida de protección esencial.
Preguntas frecuentes
¿Es seguro hacer ejercicio? En pacientes clínicamente estables, el ejercicio es seguro y además parte del tratamiento. La rehabilitación cardíaca basada en ejercicio, correctamente indicada y supervisada, mejora la calidad de vida y reduce las hospitalizaciones hasta en un 20 a 30%.
El reposo absoluto ya no es la norma en pacientes estables; sin embargo, el tipo, la intensidad y el momento del ejercicio deben revisarse según el tipo de insuficiencia cardíaca y el historial clínico del paciente.
¿Puedo tener relaciones sexuales? Generalmente sí. Si estás estable y puedes realizar actividades físicas moderadas (como subir dos pisos de escaleras) sin síntomas graves, la actividad sexual es segura.
¿Si mi corazón mejora, puedo dejar las pastillas? No. Existe una categoría llamada "Insuficiencia Cardíaca con Fracción de Eyección Mejorada". Si tu corazón recupera su fuerza, es gracias a tu tratamiento. Estudios muestran que suspender el medicamento conlleva una alta tasa de recaída.
Datos sobre la comunidad hispana en EE. UU. y México
La insuficiencia cardíaca afecta de manera particular a nuestra comunidad, por tanto debemos estar informados.
Prevalencia y Género: En la población hispana adulta de EE. UU., la prevalencia de insuficiencia cardíaca es del 3.6%. Sin embargo, es mucho mayor en hombres (5.7%) que en mujeres (2.7%).
Factores de Riesgo: La obesidad afecta al 42.4% de los adultos en EE. UU., pero en poblaciones como la mexicana esta cifra alcanza el 75%. Esto, sumado a altas tasas de diabetes, acelera el daño cardíaco.
La paradoja se desvanece: Históricamente, se hablaba de una "paradoja hispana" donde los latinos vivían más a pesar de tener más riesgos. Datos recientes muestran que esta ventaja está desapareciendo y la mortalidad está aumentando, especialmente debido a falta de control de la hipertensión y la diabetes.
Aparición temprana: Los hispanos suelen desarrollar insuficiencia cardíaca a edades más jóvenes que otros grupos demográficos, lo que impacta su vida laboral y familiar por más tiempo.
| Categoría | Subgrupo | Dato Estadístico | Observación Clave |
|---|---|---|---|
| Prevalencia General | Adultos Hispanos (Total) | 3.6% | Grupo de riesgo y severidad en aumento. |
| Diferencias de Género | Hombres Hispanos | 5.7% | Prevalencia significativamente mayor (más del doble que en mujeres). |
| Mujeres Hispanas | 2.7% | Posible subdiagnóstico o síntomas atípicos. | |
| Incidencia por Origen | Origen Cubano | 131.4 casos (por 100,000 años-persona) |
Tasa más alta. Riesgo elevado persiste tras ajustar factores tradicionales. |
| Origen Centroamericano | 42.8 casos (por 100,000 años-persona) |
Tasa más baja registrada entre los subgrupos. | |
| Origen Dominicano | HR: 0.509 (Hazard Ratio) |
Riesgo ajustado más bajo en comparación con el origen mexicano. |
Implicación Clínica: No se debe tratar a los hispanos como un bloque uniforme. Se requiere una vigilancia mucho más estricta y un umbral de sospecha más bajo para disfunción ventricular en pacientes de origen cubano comparado con otros subgrupos.
Ideas clave que debes llevarte hoy
Definición: La IC no es un paro cardíaco; es un síndrome en el que el corazón no bombea o no se llena adecuadamente.
Tratamiento Cuádruple: En la IC reducida, el uso simultáneo de 4 medicamentos clave salva vidas y debe iniciarse pronto.
Tecnología: La telemedicina y el monitoreo remoto reducen drásticamente las complicaciones graves.
Estilo de Vida: El ejercicio es medicina. La pérdida de peso en pacientes obesos mejora los síntomas significativamente.
Innovación: Existen tratamientos nuevos y efectivos para tipos de insuficiencia cardíaca que antes no tenían opción, como la Finerenona.
Adherencia: Si tu función cardíaca mejora, nunca suspendas el tratamiento por tu cuenta; es el soporte vital de tu corazón.
Tu tienes el control
Recibir un diagnóstico de insuficiencia cardíaca puede sentirse como un golpe duro, pero la realidad de 2025 es muy distinta a la de hace dos décadas. Hoy, esta condición es altamente tratable y manejable con información y con la guía médica correcta.
Ya no estás solo frente a la enfermedad. Tienes a tu disposición fármacos inteligentes que protegen tu corazón y riñones, tecnología que te vigila desde casa y evidencia clara de que tus hábitos diarios marcan la diferencia. Tú eres el protagonista de tu recuperación. Con el tratamiento adecuado, educación y un rol activo, es totalmente posible vivir una vida plena y con calidad.
En JUUNOS, te explicamos salud y bienestar con claridad.
Importante: Este contenido es solo informativo y no sustituye la consulta médica profesional.