Diabetes. ¿Qué pasa realmente en tu cuerpo?
Es posible que ya hayas leído o escuchado sobre diabetes, pero la información ha sido confusa o insuficiente… y ahora tu mente pide más información.
En JUUNOS Salud y Bienestar estamos para eso: explicar medicina con datos reales y con claridad.
Hoy vas a entender:
qué es diabetes con precisión (pero entendible),
por qué aparece,
qué significan tus exámenes,
qué tratamientos existen y por qué se usan a largo plazo,
y qué acciones prácticas puedes empezar a aplicar desde ya.
¿Qué es realmente la diabetes?
La diabetes mellitus es una condición en la que el cuerpo no logra mantener la glucosa (azúcar) en sangre dentro de rangos saludables de manera constante.
La glucosa no es mala; es energía. Tu cerebro, tus músculos y muchos órganos la usan todo el tiempo.
El problema es cómo ingresa esa glucosa a las células.
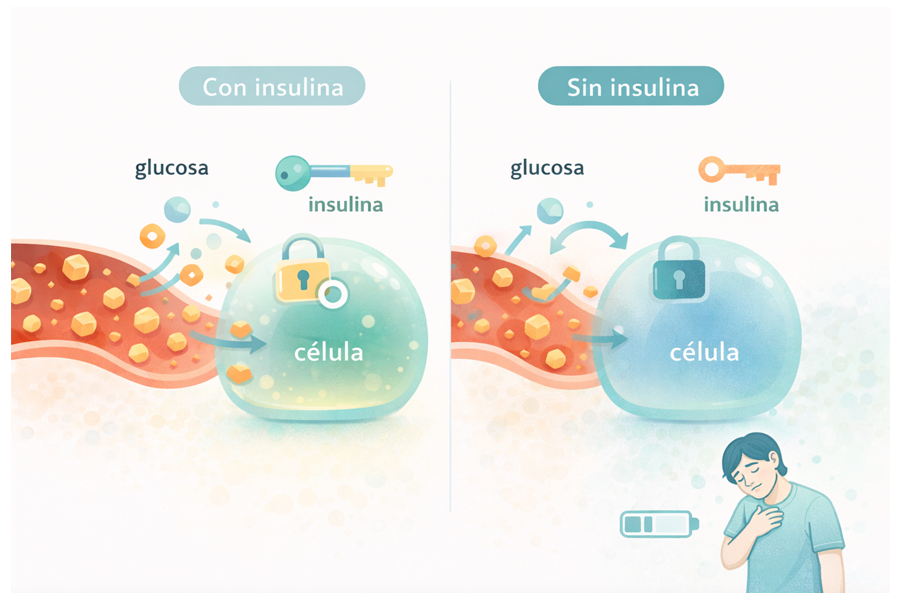
Aquí entra la protagonista: la insulina.
Piénsalo así (simple pero exacto):
La glucosa es el combustible.
La insulina es la llave.
Las células son la puerta del tanque.
Si la llave no existe, está dañada o la puerta no responde bien, el combustible se queda “afuera” (en la sangre). Y entonces pasa algo que confunde a mucha gente:
Puedes tener azúcar alta en sangre y al mismo tiempo sentirse sin energía.
Porque la energía no está llegando a donde tiene que llegar para cumplir sus funciones.
¿Cómo funciona la glucosa en el cuerpo?
Después de comer, sobre todo carbohidratos, tu cuerpo transforma parte de esa comida en glucosa. La glucosa sube en sangre. Eso es normal.
Entonces el páncreas responde liberando insulina para que:
la glucosa entre a las células, y
la sangre vuelva a equilibrio.
La diabetes ocurre cuando ese mecanismo falla de forma repetida.
Prediabetes: el cuerpo avisa y a veces sin síntomas
La prediabetes es un estado metabólico intermedio: no es diabetes como tal, pero tampoco es estado normal. Se da cuando la glucosa en sangre empieza a elevarse más de lo saludable, generalmente por resistencia a la insulina, pero aún sin cumplir criterios de diabetes. Médicamente se define por valores como una glucosa en ayunas entre 100–125 mg/dL, una hemoglobina A1c entre 5.7–6.4%, o una prueba de tolerancia alterada.
Se estima que más del 35–40% de los adultos pueden tener prediabetes, y lo más importante: hasta el 80% no lo sabe, porque la gran mayoría no presenta síntomas. No duele, no avisa, no se “siente”. El cuerpo todavía compensa y mantiene cierta estabilidad, por eso muchas personas se sienten bien. Sin embargo, este es el punto con mayor oportunidad de cambio: estudios muestran que intervenciones sostenidas en esta etapa (actividad física regular, pérdida del 5–7% del peso, mejor calidad de alimentación) pueden reducir el riesgo de progresar a diabetes tipo 2 hasta en un 58%. En otras palabras: la prediabetes no define tu salud de manera definitiva, es una ventana de oportunidad. Detectarla a tiempo permite actuar antes de que el daño metabólico avance, y por eso los chequeos y la educación clara marcan una diferencia real.
Tipos de diabetes y sus diferencias
Diabetes tipo 1: falta de insulina “de verdad”
En la diabetes tipo 1, el sistema inmune daña las células del páncreas que producen insulina (células beta) y como resultado la producción de insulina cae de forma muy marcada.
Suele aparecer en jóvenes (aunque puede aparecer también en adultos).
Requiere insulina desde el inicio.
No se debe a tus hábitos ni a “comer azúcar”.
Diabetes tipo 2: primero resistencia, luego cansancio del páncreas
En la diabetes tipo 2, al principio sí hay insulina, incluso a veces hay “mucha”.
El problema es que el cuerpo se vuelve resistente: la llave existe, pero la puerta no abre bien.
Para compensar, el páncreas trabaja más y más. Con los años, puede agotarse y producir menos.
Esto explica por qué la tipo 2 puede avanzar “en silencio” durante mucho tiempo.
Diabetes gestacional
Aparece durante el embarazo. Muchas veces se resuelve después, pero aumenta el riesgo futuro de diabetes tipo 2.
¿Por qué se desarrolla la diabetes tipo 2?
La diabetes tipo 2 se relaciona con varios factores, como un rompecabezas:
Genética: si hay familiares, aumenta la probabilidad.
Grasa visceral: la grasa alrededor de órganos se asocia a resistencia a la insulina.
Sedentarismo: los músculos sin uso “piden” menos glucosa.
Sueño pobre: dormir mal altera hormonas del apetito y el metabolismo.
Estrés crónico: ciertas hormonas del estrés pueden elevar la glucosa.
Alimentación ultraprocesada: no por “pecado”, sino por densidad calórica, poca fibra y picos repetidos de glucosa en sangre.
Punto clave: hay personas con hábitos bastante buenos que desarrollan diabetes, y otras con hábitos malos que no llegan a padecerla nunca. Es importante que sepas que todos los organismos son diferentes y reaccionan de manera distinta.
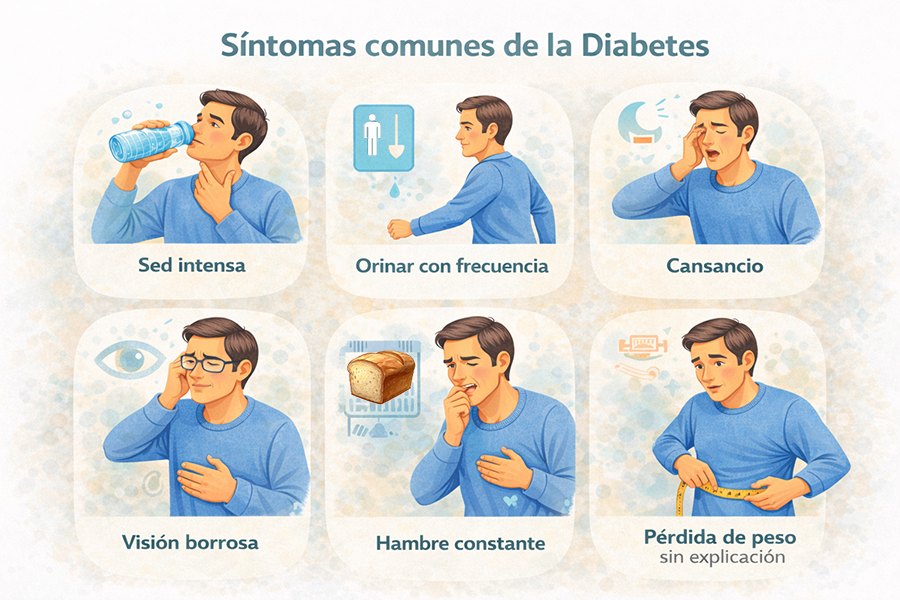
Síntomas. ¿Y por qué a veces no sientes nada?
Muchos esperan “sentir” la diabetes. Y la realidad es que a veces no se siente.
Cuando hay síntomas, suelen ser:
sed intensa,
orinar con frecuencia,
cansancio,
visión borrosa,
hambre constante,
pérdida de peso sin explicación (más típico en tipo 1 o tipo 2 avanzada).
Estos síntomas pueden sentirse de una forma muy sutil e inclusive llegar a aceptarlos como parte de tu vida normal y por eso es fácil pasarlos por alto. Sin embargo, en la diabetes tipo 2 temprana, puede no haber síntomas del todo. Por eso los chequeos importan.
Pruebas y números: qué significa cada examen en la vida real?
Aquí es donde mucha gente se pierde, por esto te los explicamos de manera sencilla.
1) Glucosa en ayunas
Es una “foto” del azúcar después de 8–12 horas sin comer.
Es muy útil, pero es una foto, no una película.
2) Hemoglobina A1c (HbA1c)
Este es de los exámenes más útiles porque muestra un promedio aproximado de glucosa de los últimos 2–3 meses.
Piénsalo como el “historial” reciente.
3) Prueba de tolerancia a la glucosa
Evalúa cómo responde tu cuerpo después de una carga de glucosa.
Tu médico decide cuál conviene según el caso.
Datos científicos clave (resumidos)
Esta es la ciencia de la diabetes y sus tratamiento.
Dato 1: controlar mejor la glucosa reduce complicaciones significativamente.
En la diabetes tipo 1, el estudio DCCT demuestra que un control más estricto de la glucosa reduce complicaciones microvasculares (ojos, riñones, nervios) a largo plazo.
Dicho más claramente: controlar mejor hoy protege órganos mañana.
En diabetes tipo 2, estudios grandes como el UKPDS demostraron que mantener el azúcar en sangre mejor controlada reduce problemas a largo plazo, especialmente en ojos, riñones y nervios. Además, con los años, algunas personas también tuvieron menos problemas del corazón.
Dicho en simple: controlar la diabetes sí hace una diferencia real con el tiempo; no es una recomendación genérica.
Dato 2: no todo es “azúcar”: el corazón importa mucho
La diabetes tipo 2 aumenta el riesgo cardiovascular. Por eso la medicina moderna no solo busca “bajar números”, sino proteger corazón y riñón.
Por ejemplo, medicamentos como algunos SGLT2 y GLP-1 mostraron beneficios cardiovasculares y renales en grandes estudios (como EMPA-REG OUTCOME, LEADER, entre otros).
Por eso, hoy día existen tratamientos que no solo bajan glucosa, sino que también ayudan a reducir riesgos importantes.
Dato 3: el control intensivo no es igual para todos
Estudios como ACCORD, ADVANCE y VADT enseñaron algo importante: perseguir números demasiado agresivos en ciertos pacientes (por ejemplo, con larga historia de diabetes, mayor edad o comorbilidades) puede no dar beneficios y puede aumentar riesgos como hipoglucemia.
Por este motivo, hoy día el objetivo se personaliza.
Dato 4: el movimiento mejora sensibilidad a la insulina aunque no bajes de peso
Esto se ve una y otra vez en estudios de fisiología y ensayos clínicos: el músculo activo usa más glucosa y responde mejor a la insulina.
La buena costumbre de caminar a diario y moverse consistentemente puede mejorar el control incluso antes de ver cambios en la balanza.
Dato 5: perder un porcentaje moderado de peso puede cambiar mucho el panorama
En muchas personas con tipo 2, bajar un porcentaje moderado del peso mejora la resistencia a la insulina y parámetros metabólicos.
Esto no significa que tienes que “cambiar radicalmente tu cuerpo”; solamente necesitas mejorar el metabolismo con pasos sostenibles.
Tratamiento: qué se hace en la vida real (y por qué suele ser a largo plazo)
Muchas personas han recorrido este camino llevando una vida plena y por esto te lo decimos con calma: la diabetes, especialmente la tipo 2, suele ser crónica. Eso no significa “fatal”, significa que “se maneja con estrategia”.
Y por eso los tratamientos suelen ser de largo plazo: mantienen el equilibrio metabólico en el tiempo.
1) Estilo de vida:
Esto no se trata de “dieta perfecta”. Se trata de consistencia.
Fibra: ayuda a suavizar los picos de glucosa.
Proteína adecuada: mejora saciedad y estabilidad.
Menos ultraprocesados: estos suelen hacer fácil pasarse de calorías y difícil controlar picos.
Ritmo de comidas: a muchas personas les ayuda evitar picos repetidos.
2) Medicamentos:
Hay varios grupos. No te los digo para que te los memorices, sino para que entiendas la lógica:
Algunos ayudan a que el cuerpo use mejor la insulina.
Otros reducen la producción de glucosa del hígado.
Otros ayudan a eliminar glucosa por la orina (SGLT2).
Otros mejoran saciedad y control glucémico (GLP-1).
Y en algunos casos, se usa insulina.
Recuerda esto: usar medicación no significa que tu cuerpo ha “fracasado”, significa que estás usando la medicina a tu favor.
Siempre bajo supervisión médica. Y con respeto: los médicos y profesionales de salud son tus aliados clave en este proceso.
Hipoglucemia:
Muchas personas no lo entienden, hasta que lo viven. Si usas insulina o ciertos medicamentos, puede existir riesgo de hipoglucemia (azúcar demasiado baja). Eso puede sentirse como:
temblor,
sudor frío,
hambre intensa,
confusión,
palpitaciones.
Por eso el seguimiento médico, el monitoreo y la educación del paciente son tan importantes.
Monitoreo constante:
Medirse la glucosa o revisar A1c no es obsesión; es información que necesitas para velar por tu salud.
Pero el objetivo no es que vivas persiguiendo números todo el tiempo. Es que uses los datos para ajustar con tu equipo de salud:
alimentación,
medicación,
actividad,
horarios,
sueño.
Un enfoque sano es: datos al servicio de tu vida, no tu vida al servicio de los datos.
Preguntas frecuentes relacionadas con diabetes
“¿Se cura la diabetes?”
La palabra “cura” depende del tipo.
Tipo 1: es una condición que requiere tratamiento continuo.
Tipo 2: algunas personas logran remisión (valores normales sin medicación por un tiempo), especialmente con cambios intensivos y sostenidos, pero no es garantía para todos ni significa que “desapareció para siempre”.
“¿Voy a tomar medicamentos toda la vida?”
Muchas veces sí, porque ayudan a mantener el control en el tiempo.
A veces se ajustan, se reducen o se cambian según resultados y evolución. Lo decide tu médico contigo, no internet.
“¿Puedo vivir normal?”
Sí. Muchísimas personas viven una vida plena con diabetes bien controlada.
La clave es educación, seguimiento, hábitos sostenibles y tratamiento adecuado.
“¿Qué pasa si no hago nada?”
Lo más honesto es: el descontrol sostenido aumenta riesgos con el tiempo.
Lo positivo es: hay muchísimo margen de mejora cuando se entiende y se actúa.
Tips aplicables para empezar a cuidarte mejor desde hoy
Aquí te dejamos una lista acciones simples, realistas y con impacto:
Camina 10–15 minutos después de una comida principal
Es de las cosas más “sencillas” y efectivas para ayudar al control postprandial.Asegura fibra diaria
Ejemplo fácil: verduras + legumbres + granos integrales (según tolerancia y plan médico).Prioriza proteína en el desayuno
A muchas personas les estabiliza el hambre y evita picos tempranos.Elige 1 cambio sostenible, no 10 cambios perfectos
La consistencia gana en el largo plazo.Agenda y cumple tus controles
Tu médico y tu equipo de salud son aliados. El control bien hecho es prevención real.Si te mandaron medicación, úsala como herramienta
No como etiqueta, no como “condena”. Como estrategia.
Recuerda esto:
La diabetes es seria, sí. Pero también es una condición con muchísimo margen de manejo cuando se detecta y se atiende.
La diferencia entre vivir asustado y vivir con control suele ser esta: claridad.
Y si hoy te llevas una idea, que sea esta: entender tu diabetes te permite ejecutar acciones para mejorar tu vida todos los días.
En JUUNOS te explicamos salud y bienestar de forma clara.
Fuentes médicas y científicas (para transparencia)
American Diabetes Association (ADA) – Standards of Medical Care in Diabetes
World Health Organization (WHO/OMS) – Diabetes fact sheets y guías globales
Centers for Disease Control and Prevention (CDC) – Diabetes basics, prevención y manejo
DCCT/EDIC – Diabetes Control and Complications Trial y seguimiento
UKPDS – United Kingdom Prospective Diabetes Study
ACCORD, ADVANCE, VADT – Ensayos de control intensivo en diabetes tipo 2
EMPA-REG OUTCOME, LEADER – Ensayos cardiovasculares de terapias modernas
Revistas revisadas por pares: NEJM, JAMA, The Lancet
⚠️ Aviso importante:
Este artículo es informativo y no sustituye la consulta médica. Para decisiones de tratamiento, objetivos de A1c o cambios de medicación, consulta con tu profesional de salud.